- +1
人工心臟誰需要裝?術前如何評估和管理?中國專家共識
終末期心衰患者的年死亡率高達50%。對于此類患者,除心臟移植外,左心室輔助裝置(LVAD,俗稱人工心臟)亦可延長其生存時間并改善生活質量。
近十年,人工心臟設計工藝不斷改進,特別是全磁懸浮持續流技術出現后,2年生存率高達84.5%,可與心臟移植術相媲美,但目前仍不可避免術后早期及遠期并發癥出現。
我國已有四款心室輔助裝置先后上市,分別是:2019年重慶永仁心EVAHEARTⅠ、2021年蘇州同心CH-VAD、2022年航天泰心HeartCon(天津)、2023年深圳核心Corheart6。
截至2023年3月,全國已經有70家醫院共完成363例植入式心室輔助裝置的應用,其中2021年后心室輔助裝置植入數量快速增長。
近期,中國心室輔助裝置專家共識委員會組織專家,參考歐美國家近年來人工心臟植入術前評估與管理的理論基礎,結合我國的實際情況和臨床經驗,制定了中國人工心臟候選者術前評估與管理專家共識。
一、適應證和禁忌證
主要適應證為終末期心力衰竭美國國立衛生研究院-各機構間機械輔助循環支持協會(INTERMACS)分級 1~4 級的患者。
適應證(1)~(3)條均需滿足:
(1)因癥狀性低血壓或重要臟器低灌注等原因,不能耐受神經內分泌拮抗劑(如:RASi/ARNI、醛固酮受體拮抗劑)類藥物治療,或雖已經過充分優化的藥物或器械治療,仍表現為嚴重的心力衰竭(NYHA心功能分級Ⅲb~Ⅳ級)。
(2)LVEF≤30%。
(3)至少符合以下一項標準:
①12個月內出現≥2次因心力衰竭非預期住院:依賴靜脈正性肌力藥物;或依賴短期機械輔助支持;
②心原性因素導致運動能力明顯減低,表現為不能運動,或心肺運動試驗量Peak VO2<14 ml/(kg·min)或小于預測值的50%,或6MWT<300 m;
③低心輸出量而引起的終末臟器進行性惡化。
絕對禁忌證:
(1)不能耐受長期口服抗凝藥物(香豆素類維生素K拮抗劑)治療。
(2)敗血癥或全身活動性感染。
(3)孤立性右心室功能不全。
(4)某些結構性心臟病不能或不愿接受手術治療加以糾正:重度主動脈瓣關閉不全;或主動脈瓣機械瓣置入術后,不能或不愿意接受手術更換生物瓣膜;或重度二尖瓣狹窄。
(5)嚴重的終末臟器功能不全:嚴重不可逆的肝功能不全;嚴重的非心原性腎臟疾病伴不可逆的腎功能不全。
(6)嚴重的神經-精神疾病、社會心理問題預計不能正常管理維護LVAD設備:嚴重不可逆的神經系統疾病或損傷;或藥物不能控制的精神障礙;或嚴重的認知障礙;或癡呆;或不愿意終止的藥物濫用。
(7)非心臟原因導致生存期<1年的疾病。
相對禁忌證:
(1)年齡>80歲。
(2)嚴重的呼吸系統疾病:包括嚴重的阻塞性或限制性肺疾病,晚期特發性肺間質纖維化。
(3)嚴重外周血管病變。
(4)長期腎臟替代治療。
(5)惡液質。
(6)社會家庭支持嚴重不足。
人工心臟的應用場景
移植前過渡治療(BTT):等待心臟移植,目前不能脫離輔助裝置;通過人工心臟輔助讓高死亡風險移植患者有時間等到供體。
候選前過渡治療(BTC):通過人工心臟糾正終末臟器功能障礙狀態,使患者具備移植條件。
恢復前過渡治療(BTR):通過通過使患者存活且心功能恢復,并撤除輔助裝置。
永久性支持治療(DT): 存在心臟移植禁忌證,或患者自愿行人工心臟治療替代心臟移植的長時間治療
據統計,2020年已有近80%的患者以永久性支持治療為目的植入人工心臟。
此外,少數患者(2.7%)因心臟功能恢復可撤除人工心臟支持,即恢復前過渡治療(BTR)。
終末期心衰的判斷
針對心力衰竭患者,首先需根據其癥狀與體征進行NYHA心功能分級;隨后應用美國心臟病學會基金會(ACCF)/ 美國心臟協會(AHA)分期標準結合患者的病史、實驗室及影像學檢查、治療措施等信息,明確心力衰竭發展至何階段。
針對終末期(D期)患者,應進一步按照病情嚴重程度進行美國國立衛生研究院-各機構間機械輔助循環支持協會(INTERMACS)分級,此分級為指導LVAD適應證與植入時機提供重要依據。
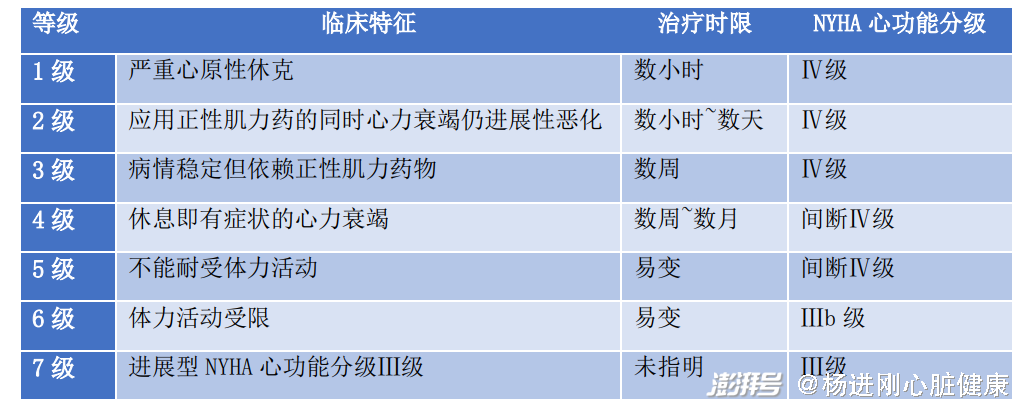
INTERMACS分級表
根據2021年歐洲心臟病學會(ESC)急慢性心力衰竭診斷及治療指南中終末期心力衰竭定義“I-NEED HELP”最佳植入時機標準,終末期心力衰竭具備以下特征:
(1)因心力衰竭反復住院。
(2)不能耐受以指南為導向的藥物治療,包括血管緊張素轉換酶抑制劑(ACEI)等藥物。
(3)正性肌力藥物依賴。
(4)終末臟器灌注不足。
(5)心原性原因導致運動能力明顯降低或喪失。
(6)超聲心動圖檢查可提示左心室極度擴張(>80 mm)、中重度二尖瓣關閉不全或肺動脈高壓,尤其射血分數降低的心力衰竭患者,右心室功能降低是其進入終末期的重要表現。
(7)有創血液動力學監測可提示組織灌注不良伴心臟指數(CI)降低或明顯充血伴右心房或肺毛細血管楔壓(PCWP)升高,以及盡管積極應用靜脈利尿劑治療仍無法緩解充血,是預后不良的重要預測因素。CI<2.2 L/(min·m2)是心原性休克的診斷標準,但不是LVAD植入適應證的必要條件。
植入時機的選擇
INTERMACS分級2~4級為植入LVAD的最佳時機。
INTERMACS分級1級不是手術禁忌證,但效果明顯劣 2、3級,術后風險極大,此類患者應首選短期機械輔助支持(TCS)治療,如癥狀改善,未出現終末期臟器不可逆損傷,再考慮評估LVAD治療。
是否將適應證擴展到INTERMACS分級5~7級尚無定論,但對此類人群需個體化權衡風險與獲益,同時密切隨診,INTERMACS分級5~6級合并高危因素的患者,可根據具體情況評估L人工心臟治療。
LVAD候選者的術前評估
心臟及血管系統評估:包括心臟結構與功能、冠狀動脈及心肌存活情況、血液動力學、心電學、體力活動能力、外周血管及大血管評估,重點評估是否存在右心功能衰竭、肺動脈高壓、房顫、室性心律失常、心臟儲備能力、嚴重外周血管病變。
非心血管系統評估
一般狀況:
(1)高齡是LVAD植入術后不良預后的獨立危險因素,但不是禁忌證。
(2)體表面積(BSA)是選擇植入LVAD類型的重要參考。我國目前已經上市或正在進行臨床試驗的LVAD所需BSA如下:CH-VAD( 蘇州同心)的BSA>1.2 m2,EVAHEART Ⅰ(重慶永仁心 )的BSA>1.4 m2,HeartCon( 航天泰心,天津)的BSA>1.2 m2,Corheart 6(深圳核心)的BSA>1.0 m2;歐美的HeartMate 3(雅培,美國)和HeartWare(美敦力,美國 )要求 BSA>1.2 m2。
(3)衰弱是選擇患者時需考慮的重要因素。盡管不是植入LVAD禁忌證,但可導致術后機械通氣支持時間延長、住院時間延長及遠期死亡率增高。
呼吸系統:
(1)慢性肺病可導致LVAD植入術后機械通氣時間延長、術后并發癥及死亡率增高。
(2)經過強化抗心力衰竭治療后,如果患者合并慢性阻塞性肺疾病,1秒用力呼氣量占用力肺活量比值,即1秒率<40% 是植入LVAD的相對禁忌證;如果1秒用力呼氣量、用力肺活量或一氧化碳彌散能力均小于預測值的50%,需慎重考慮植入 LVAD 治療。
腎臟:
(1)不可逆的原發性腎臟疾病是植入LVAD的禁忌證;腎功能輕度受損[eGFR> 60 ml/(min·1.73 m2)] 不增加術后死亡率;腎功能中度受損 [eGFR 波動在 30~60 ml/(min·1.73 m2)]會增加總體風險,也需仔細評估。
(2)長期腎臟替代治療為禁忌證。
肝臟:
(1)對于慢性肝損傷患者,總膽紅素>3 mg/dl、肝硬化或終末期慢性肝病預后模型評分(chronic model for end-stage liver disease score,MELD)>17 分均為LVAD植入術的禁忌證。總膽紅素1~3 mg/dl 增加術后整體風險,評估時需綜合考慮。
(2)急性肝損傷患者,經過積極治療后總膽紅素仍無改善且大于3 mg/dl為手術相對禁忌證;而總膽紅素升高超過48 h,波動在1~3 mg/dl,即使伴有谷丙轉氨酶異常升高,也僅輕度增加 LVAD術后風險。
(3)晚期肝病患者易合并凝血功能障礙、免疫功能低下,肝功能受損越嚴重,術后出血及死亡風險將明顯增加。
胃腸道
所有患者均應詳細詢問病史了解有無消化道出血情況,并行血常規及便潛血檢查。如果患者合并小細胞低色素貧血或胃腸道腫瘤,則需更全面地評估胃腸道,必要時需行胃腸鏡檢查。年齡超過50歲的患者如果便潛血陽性,建議行胃腸鏡檢查。
血液系統與凝血功能:
(1)有嚴重出血傾向、存在長期抗凝禁忌者是LVAD植入的禁忌證。
(2)如存在出血或血栓形成傾向,需慎重考慮。
神經 - 精神、社會心理、依從性:
(1)神經系統和心理社會學評估是LVAD植入術前評估的重要組成部分。
(2)嚴重不可逆的神經系統疾病、不能用藥物控制的精神障礙、嚴重認知功能障礙、不能終止的藥物濫用均為LVAD植入術禁忌證。
(3)大多數神經系統疾病、心理障礙以及物質濫用、既往治療依從性欠佳、社會支持度缺乏等問題為LVAD的相對禁忌證。
營養、內分泌、代謝狀態
(1)營養不良、BMI過高(≥ 35 kg/m2)或過低(< 22 kg/m2)、低T3綜合征均與LVAD術后不良事件相關。
(2)糖尿病合并嚴重終末器官并發癥列為手術禁忌證。
感染:敗血癥或活動性感染是手術禁忌證。
腫瘤:惡性腫瘤且生存期不足1年為手術禁忌證。
妊娠:所有育齡期女性候選者均需行尿妊娠或血妊娠試驗,所有育齡期女性均需避孕。
候選者術前狀態優化
人工心臟候選者心泵功能明顯低下,低心輸出量導致的終末臟器功能障礙比較常見。故治療目標為:
(1) 穩定血液動力學狀態,提高心輸出量,減少液體潴留,維護終末臟器灌注和功能;
(2)優化右心功能;
(3)糾正導致心力衰竭加重的誘因;
(4)預防血栓栓塞;
(5)合理的營養支持,為LVAD手術做好充分準備。優化并不代表正常化,為了實現這些目標,通常需要藥物和非藥物相結合的措施來干預。
血液動力學狀態調整:急性心力衰竭患者血液動力學分為干暖、干冷、濕暖、濕冷 4 種臨床表型。
容量管理
(1)伴有低鈉血癥與利尿劑抵抗的體液
潴留是終末期心力衰竭常見的臨床表現。限制液體攝入是通常會采取的措施,但針對終末期心力衰竭目前尚無有力證據支持。
(2)利尿劑仍是此階段患者的一線用藥,首選袢利尿劑;對于頑固性水腫或低鈉血癥者聯合使用血管加壓素V2受體拮抗劑(托伐普坦 )可有效地排出自由水;保鉀利尿劑效果最弱,增大劑量(螺內酯 50~100 mg/d)可達到利尿作用。
(3)難治性容量負荷過重合并以下情況時可考慮腎臟替代治療:液體復蘇后仍然少尿;嚴重高鉀血癥(血鉀≥6.5 mmol/L);嚴重酸中毒pH值≤7.2;血尿素氮≥25 mmol/L(150 mg/dl),血肌酐>300 mmol/L(3.4 mg/dl)。
短期機械輔助支持:在晚期心力衰竭患者中,短期機械輔助支持適用于心原性休克,作為過渡到LVAD的橋梁,一般支持數天至數周,促進心臟以及其他器官,如腎臟、肝臟和腦等器官組織恢復,包括:主動脈內球囊反搏(IABP)、體外膜氧合(ECMO)、TandemHeart 經皮心室輔助裝置、Impella 心室支持系統及 CentriMag 循環支持系統等輔助裝置。
指南導向的藥物治療
(1)終末期心力衰竭的重要特征之一是由于低血壓、低灌注或腎功能不全而導致不能耐受神經激素調節劑,而SGLT2抑制劑未顯示與使用神經激素拮抗劑(低血壓、心動過緩和高鉀血癥 )相關的不良反應, 顯示其在晚期心力衰竭治療中有特殊優勢。
(2)對于即將接受LVAD治療的終末期心力衰竭患者,ARNI/ACEI/ARB/MRA為非必須應用的藥物,如果血液動力學不穩定(收縮壓<85 mmHg,心率<50次/min),血鉀>5.5 mmol/L或嚴重腎功能不全時,應停止使用。
(3)如果能夠耐受,β受體阻滯劑在急性心力衰竭患者中可繼續使用,但并發心原性休克時應立即停用。其他情況如需調整β受體阻滯劑劑量,注意謹慎緩慢地遞減劑量。
心臟及心臟外合并癥的治療
術前如有心律失常、右心功能不全、呼吸系統疾病、腎功能不全、 肝功能不全、糖尿病、腦卒中、 甲狀腺功能紊亂、衰弱或營養不良、感染、神經精神功能及心理障礙等情況,應積極進行干預或控制。
另外, 一般性治療包括去除心力衰竭誘發因素,調生活方式如低脂飲食,戒煙、戒酒等。失代償期需臥床休息,多做被動運動以預防深部靜脈血栓形成。
來源:
[1]中國心室輔助裝置專家共識委員會. 中國左心室輔助裝置候選者術前評估與管理專家共識(2023年)[J]. 中國循環雜志, 2023, 38(8): 799-814. DOI: 10.3969/j.issn.1000-3614.2023.08.003
[2] 胡盛壽, 王現強, 周星彤.心室輔助裝置治療心力衰竭——現狀和下一步思考[J].中國循環雜志,2023,38:791-793. DOI: 10.3969/j.issn.1000-3614.2023.08.001.
本文為澎湃號作者或機構在澎湃新聞上傳并發布,僅代表該作者或機構觀點,不代表澎湃新聞的觀點或立場,澎湃新聞僅提供信息發布平臺。申請澎湃號請用電腦訪問http://renzheng.thepaper.cn。





- 報料熱線: 021-962866
- 報料郵箱: news@thepaper.cn
互聯網新聞信息服務許可證:31120170006
增值電信業務經營許可證:滬B2-2017116
? 2014-2025 上海東方報業有限公司




