- +1
探案丨發熱久治不愈,肺炎飄忽不定
原創 李冰、金文婷等 SIFIC感染官微 收錄于話題#中山探案(97-200期)54個
-

作者:李冰、金文婷、馬玉燕
審閱:胡必杰、潘玨
一、病史簡介
男性,67歲,安徽人,2020-12-09入中山醫院感染病科。
主訴:發熱伴盜汗、消瘦4月,加重伴咳嗽咳痰1月。
現病史
患者4月前開始自覺間歇性午后發熱,伴盜汗、消瘦及納差,未測體溫,無寒戰、咳嗽咳痰、腹痛腹瀉、尿急尿痛等癥狀,未予重視。
1月前患者出現持續性午后發熱伴咳嗽白痰,體溫峰值39.1℃,夜間盜汗較前加重,汗水濕透衣物及被單,體重3月內下降10斤。2020-11-05至當地醫院就診,查WBC 3.48×109/L,N 43.7%,PCT 0.18μg/L,胸部CT見右肺上、中、下葉多發片狀磨玻璃影,考慮為支原體肺炎,阿奇霉素治療3天,咳嗽咳痰好轉,但體溫不退。11-09 改用頭孢哌酮/舒巴坦治療共7天,仍有發熱,調整為阿米卡星抗感染。
因仍發熱,2020-11-17 至當地上級醫院就診,查WBC 2.57x109/L,CRP 92.1mg/L,ESR 105.0mm/h,PCT<0.1ng/mL,Hb 76g/L,呼吸道病原體九聯檢(-),腫瘤標志物均陰性,結核抗體陰性,痰涂片找抗酸桿菌陰性,G試驗 119.99pg/mL,2020-11-18 復查胸部CT見:右肺病灶總體較前吸收,右肺中葉及下葉部分新增磨玻璃影,左肺新發磨玻璃影;腹部彩超示肝囊腫。痰宏基因二代測序(mNGS)示“白色念珠菌”,予氟康唑治療。發熱仍無好轉,2020-12-03 復查 WBC 2.47x109/L,CRP 116.6mg/L。現患者為進一步治療收住入我院。
病程中,大小便無殊,體重半年內下降25斤。
既往史及個人史:否認高血壓、糖尿病,否認吸煙及飲酒等嗜好。2010年因前列腺增生行微創下前列腺切除術,同年行雙眼白內障切除術,2020年7月行左腿曲張靜脈剝脫術。
二、入院檢查(2020-12-09)
體格檢查:
T 36.2℃,P 70次/分,R 20次/分,BP 122/80mmHg。
神清,精神萎,雙肺呼吸音清,未及明顯干濕啰音;未及心臟雜音;全身淺表淋巴結未及腫大;腹平軟,無壓痛、反跳痛;雙側腎區無叩痛,雙下肢不腫。
實驗室檢查:
血常規:WBC 3.69×109/L;N 85%;Hb 83g/L;PLT 232×109/L。
尿常規、糞常規:(-);
炎癥標志物:CRP 143.1mg/L;ESR 92mm/H;PCT 0.12ng/ml。
生化:蛋白電泳見可疑M蛋白;ALT/AST 17/25 U/L;TBIL/UCB 6.8/4.2μmol/L; Alb 30g/L;肌酐 91μmol/L;尿酸 405μmol/L;鉀 3.2mmol/L;鈉 137mmol/L;鈣 2.19mmol/L;磷1.22mmol/L。
免疫球蛋白全套:IgG 41.5g/L;IgA 0.2g/L;IgM 0.18g/L;IgE 12g/L。
自身抗體、腫瘤標志物、甲狀腺功能:均陰性。
心肌標志物:cTNT 0.016ng/mL,pro-BNP 1652pg/mL。
肝炎標志物:表面抗原及e抗體陽性。
抗HIV抗體、梅毒抗體、EBV、CMV、風疹及單純皰疹病毒IgM:均陰性。
隱球菌莢膜抗原、G試驗:陰性。
T-SPOT.TB A/B:0/0(陰性對照孔0,陽性對照孔37)。
CD4 246/μL,CD8 130/μL,CD4/CD8 1.9。
血氣分析(不吸氧):PO2 85mmHg;PCO2 45mmHg。
輔助檢查:
心電圖:竇性心動過速,HR 101次/分。
心超:靜息狀態下超聲心動圖未見異常;
胸部增強CT:兩肺磨玻璃影總體較外院片吸收,雙下肺間質性改變,左側胸腔內少量積液。

三、臨床分析
病史特點:患者老年男性,慢性起病,病程4月,主要表現為反復發熱、盜汗、消瘦,以及咳嗽咳痰。實驗室檢查示CRP、ESR等炎癥指標明顯升高,影像學檢查示肺部多發磨玻璃影,予抗感染治療后肺部病灶吸收不佳且體溫不退。診斷與鑒別診斷考慮如下:
1、發熱和肺部病灶從一元論解釋:
感染性疾病:患者反復發熱4月,期間出現盜汗、消瘦、咳嗽咳痰,需考慮感染性疾病。外院針對肺部感染進行抗感染治療,但體溫仍反復升高,需進一步明確除肺病病灶外有無其他部位感染灶,可行腹盆增強CT、心超等檢查明確,必要時行PET/CT尋找感染靶點。
腫瘤性疾病:患者老年男性,發熱起病,半年內體重下降25斤,伴明顯盜汗,血常規示貧血,腫瘤性疾病需考慮。雖入院后查腫瘤標志物均為陰性,仍不能放松警惕,可進一步行PET-CT、骨髓穿刺活檢等檢查。同時應對肺部病灶進行活檢,以明確是否為腫瘤性病變累及肺部。
風濕免疫性疾病:患者肺內病灶期初以磨玻璃病灶為主,入院后查雙下肺間質性改變,且發熱時間較長,雖無皮疹、關節痛、光敏、脫發等臨床表現,自身抗體均陰性,仍需考慮風濕免疫系統疾病可能,如血管炎、皮肌炎等。
2、發熱和肺部病灶從二元論解釋:
患者發熱、盜汗、消瘦起病,期初并未重視,后期才出現呼吸道癥狀,伴外周血炎癥標志物升高,肺內多發磨玻璃病灶,不能除外在腫瘤、風濕等疾病基礎上,合并肺部感染可能感染病原體需進一步行支氣管鏡,將下呼吸道標本送培養及mNGS檢查以明確。
四、進一步檢查、診治過程和治療反應
12-09 抽血培養及血mNGS。
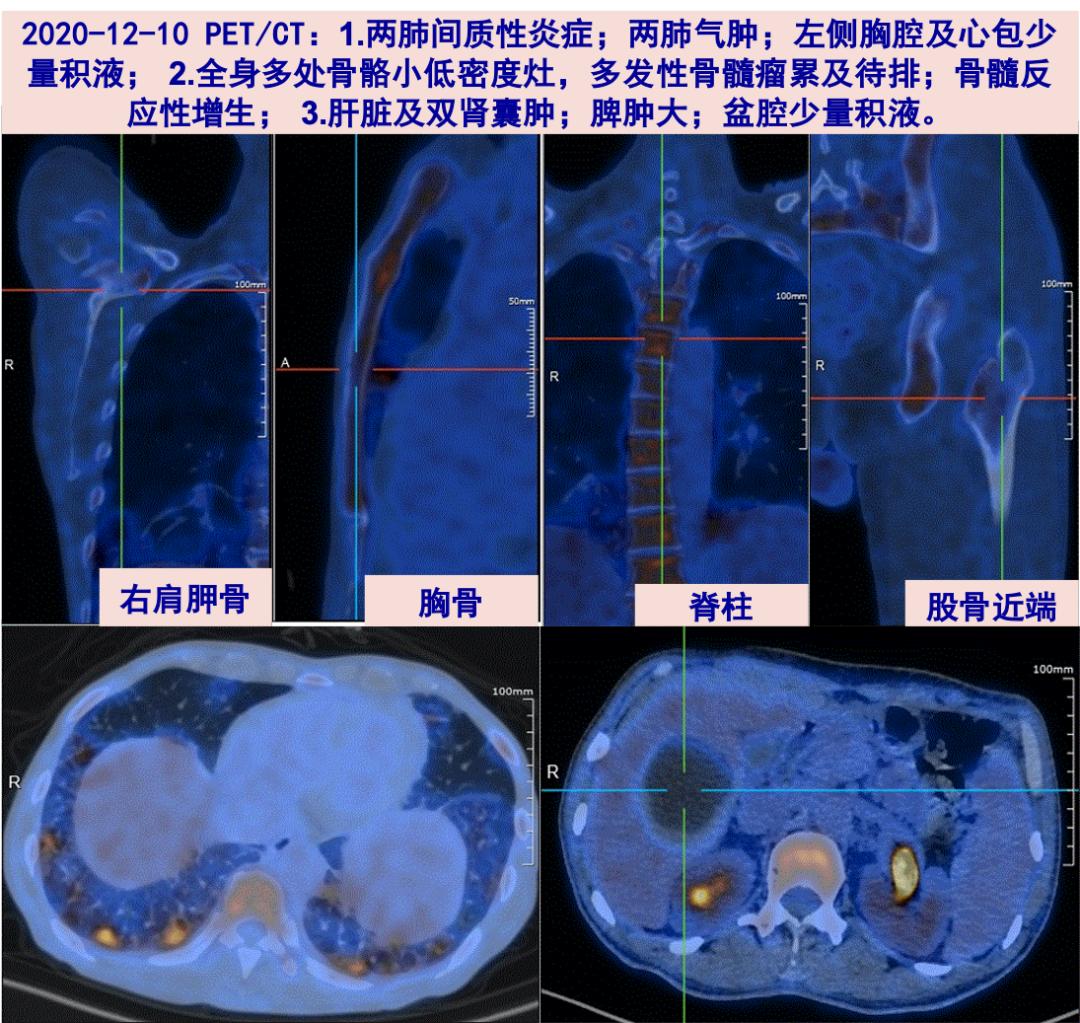
12-10 PET/CT檢查:全身骨骼多處小低密度灶;右肺下葉后基底段近胸膜下高代謝灶,最大SUV值約為7.3;脾腫大。
12-10 因外周血生化檢查發現異常條帶,見可疑M蛋白,查免疫固定電泳。
12-11 支氣管鏡檢查:氣管及各支氣管管腔通暢,未見新生物,對左肺上葉前段行肺組織活檢,活檢組織及灌洗液送細菌、真菌、分枝桿菌培養及mNGS檢測。
12-11 因中度貧血,免疫球蛋白IgG 升高明顯,外周血生化見可疑M蛋白,PET/CT示全身多處骨骼小低密度灶,考慮多發性骨髓瘤可能,行骨髓穿刺及活檢。
12-12 血清KAPPA 輕鏈: 15.28g/L;LAMBDA 輕鏈: 0.55g/L。免疫固定電泳 陽性:IgG-κM帶,M蛋白濃度26.8g/L,M蛋白百分比31.2%。骨髓涂片見漿細胞升高占26.5%,提示多發性骨髓瘤可能。骨髓液流式細胞檢查:免疫分型CD38pos/CD138pos Gate5.077% κ輕鏈限制性表達。血液科會診考慮:多發性骨髓瘤 IgG κ輕鏈型。

12-13 患者肺泡灌洗液及外周血mNGS檢測結果均陰性,入院時送檢痰培養及血培養均陰性。肺泡灌洗液、肺組織細菌真菌涂片及涂片找抗酸桿菌均陰性。
12-15 肺組織活檢報告:急慢性炎癥浸潤及組織細胞反應,呈機化性肺炎樣改變。

12-16 骨髓活檢報告提示漿細胞腫瘤。

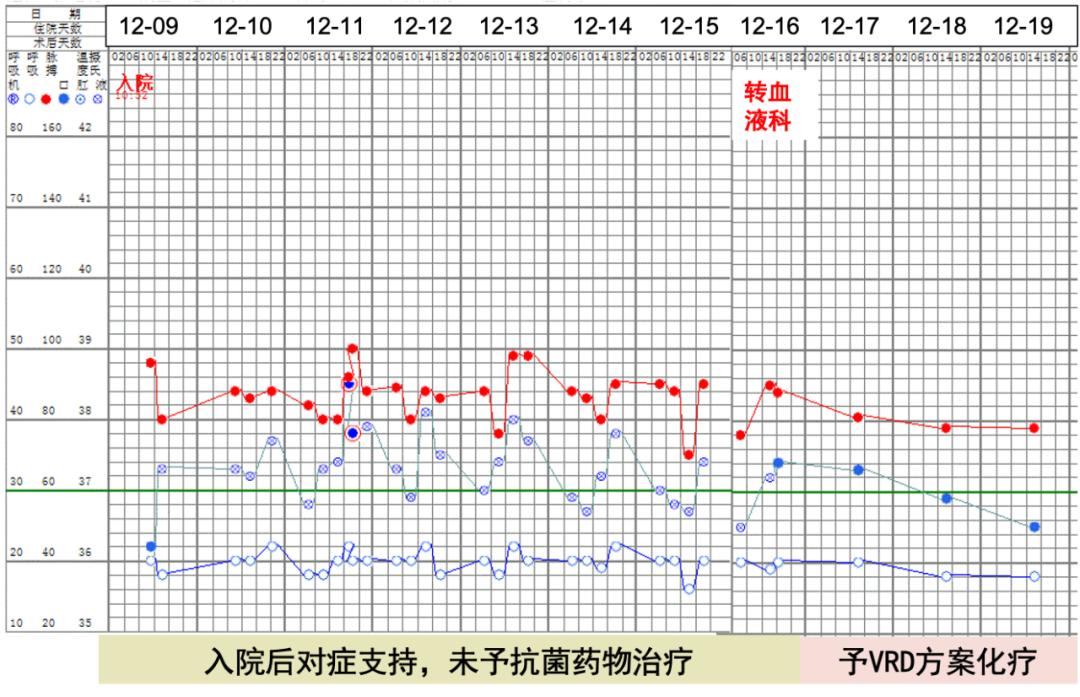
12-17 轉入血液科。第一周期VRD方案化療(硼替佐米2.2mg+地塞米松 40mg,D1,D8,D15;來那度胺25mg D1-14),盜汗較前明顯好轉,體溫逐漸轉平。
五、最后診斷與診斷依據
最后診斷:
多發性骨髓瘤( IgG κ輕鏈型)
雙肺炎癥(感染可能大,恢復期)
診斷依據:
患者老年男性,慢性病程,主要表現為發熱伴盜汗、乏力納差,近1月出現咳嗽白痰。入院后查免疫球蛋白異常升高,IgG 41.5g/L,免疫固定電泳檢示:IgG-κM帶,血清KAPPA 輕鏈: 15.28g/L、LAMBDA 輕鏈: 0.55g/L。PET/CT示全身多處骨骼小低密度灶。骨髓涂片見漿細胞升高占26.5%;流式細胞示免疫分型CD38pos/CD138pos Gate5.077% κ輕鏈限制性表達;骨髓活檢見漿細胞占骨髓有核細胞40%,增生漿細胞κ呈限制性表達,提示漿細胞腫瘤性增生,故多發性骨髓瘤診斷明確。
患者有呼吸道癥狀1月左右,在發熱癥狀后出現,肺部表現為多發磨玻璃影,抗感染后似右肺病灶有吸收,新增左肺病灶,故考慮多發性骨髓瘤基礎上合并肺部感染。但本次入院痰、肺泡灌洗液及肺組織培養均陰性,灌洗液及外周血mNGS亦為陰性,肺組織病理考慮機化性肺炎樣改變,無多發性骨髓瘤累及肺證據。結合胸部CT形態及病理改變,考慮目前肺部炎癥為感染可能大,處于恢復期。
六、經驗與體會
對于疑難雜癥,有時需用“二元論” 進行診斷分析。此例患者發熱起病,期間出現咳嗽咳痰,收入我院之后各項檢查均指向多發性骨髓瘤。若考慮肺部病灶及發熱均由腫瘤所致,則肺活檢未見腫瘤累及,故不支持;若考慮肺部病灶及發熱均由感染所致,則骨穿、活檢等檢查證實多發性骨髓瘤存在,亦不支持。因此該患者應從二元論的角度考慮診斷。入院后,患者胸部CT示肺部病灶較前吸收,且痰、灌洗液及肺組織的培養均陰性,灌洗液及外周血mNGS亦為陰性。考慮患者肺部炎癥雖感染可能性大,但處于恢復期,故未予抗感染治療。
多發性骨髓瘤(multiple myeloma, MM)是一種以骨髓中單克隆漿細胞大量增生為特征的惡性疾病。克隆性細胞漿細胞直接進入組織和器官及其分泌的M蛋白直接導致臨床上的各種癥狀,其中以貧血、骨骼疼痛、高鈣血癥和腎功能不全為主要特征。MM發病率約占造血系統腫瘤的10%,多發于中老年人,診斷的中位年齡為65歲,45歲以下少見發病,男女發病比例為3:2,目前的五年生存率約為56%。本例患者為男性,67歲,發熱、貧血、體重減輕為主要表現,因有肺部病灶,外院就診過程以治療肺部感染為主,未考慮其他部位感染或非感染性疾病。入院后主要通過免疫固定電泳、血清游離輕鏈等實驗室檢查、PET/CT及骨髓穿刺及活檢結果迅速明確診斷。
一項納入9253人的隊列研究發現感染是引起MM患者死亡的主要原因之一。MM患者的細菌感染風險是健康對照者的7倍,病毒感染風險是健康對照者的10倍。促成感染風險增加的因素包括淋巴細胞功能受損、正常漿細胞功能受到抑制、低丙種球蛋白血癥和化療引起的中性粒細胞減少以肺部感染和泌尿道感染最常見。隨訪一年后,感染因素導致MM患者死亡占22%。化療之后本例患者出現合并感染的風險較大,需在抗MM治療的過程中密切隨訪胸部CT,應預防性抗感染治療,必要時再次送病原微生物檢查。
參考文獻
[1] Schaapveld M, Visser O, Siesling S, et al. Improved survival among younger but not among older patients with Multiple Myeloma in the Netherlands, a population-based study since 1989[J]. European Journal of Cancer, 2010, 46: 160–169.
[2] Blimark C, Holmberg E, Mellqvist UH, et al. Multiple myeloma and infections: a population-based study on 9253 multiple myeloma patients[J]. Haematologica, 2015, 100(1): 107-113.
上海中山醫院感染病科
高級專家、普通和專病門診時間
本文為澎湃號作者或機構在澎湃新聞上傳并發布,僅代表該作者或機構觀點,不代表澎湃新聞的觀點或立場,澎湃新聞僅提供信息發布平臺。申請澎湃號請用電腦訪問http://renzheng.thepaper.cn。





- 報料熱線: 021-962866
- 報料郵箱: news@thepaper.cn
互聯網新聞信息服務許可證:31120170006
增值電信業務經營許可證:滬B2-2017116
? 2014-2025 上海東方報業有限公司




