- +1
探案丨花季少年發熱、咽痛、扁桃體大,抗生素治療竟無效
原創 繆青、金文婷等 SIFIC感染官微

審閱:胡必杰、潘 玨
一、病史簡介
男性,17歲,江蘇人,2020-10-19入中山醫院感染病科。
主訴:發熱2周余。
現病史:
2020-10-02 患者受涼后出現乏力、腰部肌肉酸痛、自覺發熱(未測體溫)等不適癥狀,偶有咳嗽,痰不易咳出,否認寒戰、惡心、嘔吐、腹痛等癥狀。自行口服感冒靈顆粒。
10-06 發熱持續不緩解,至當地某醫院就診,查血常規 WBC 7.98X109/L,N 16.7%,L 78.2%;CRP 14.46mg/L,PCT 0.17ng/mL;尿常規:蛋白1+;D-D 10.07mg/L;EBV IgM+;血培養陰性,心超未見瓣膜贅生物。外院予頭孢尼西 1g ivgtt qd+阿昔洛韋 250ml ivgtt q8h 共治療8天,效果不佳,發熱無明顯改善,體溫最高至39℃。10-15輾轉至鹽城某醫院,開始覺咽部疼痛明顯,當地查體見扁桃體腫大伴膿點,擬抗感染治療后手術治療。為明確診斷和進一步治療, 2020-10-19收入院。
既往史:否認結核病史。
二、入院檢查(2020-10-19)
【體格檢查】
T 38.8℃,P 120次/分,R 24次/分,BP 130/83mmHg;
神清,氣平;心肺聽診無殊,腹軟,無壓痛。扁桃體II度腫大,有膿點,全身未及明顯淋巴結。
【實驗室檢查】
血常規:WBC 9.06X109/L,N 27%,L 33%,EOS 0%;Hb 131g/L;PLT 205X109/L;異形淋巴細胞 35%。
炎癥標志物:hs-CRP 42.9mg/L;ESR 12mm/H;PCT 0.08ng/mL。
尿常規:PRO(+),酮體+,尿膽原+,WBC及隱血陰性;糞常規+OB:陰性。
肝腎功能、出凝血及腫瘤標志物:ALT 86U/L;AST 48U/L,余無殊。
免疫球蛋白全套、補體:IgM 4.09g/L;IgE 715 IU/mL。
細胞免疫檢查:B淋巴細胞 CD19 1.2%;T淋巴細胞 CD3 95.1%;Th淋巴細胞 CD4 9.6%;Ts淋巴細胞 CD8 78.9%;CD4/CD8: 0.1。
心肌損傷標志物:未見明顯異常。
自身抗體:ANA (-),ANCA (-),抗GBM抗體陰性;抗CCP抗體陰性。
抗O:131U/mL
血培養:陰性。
T-SPOT.TB A/B:0/0。
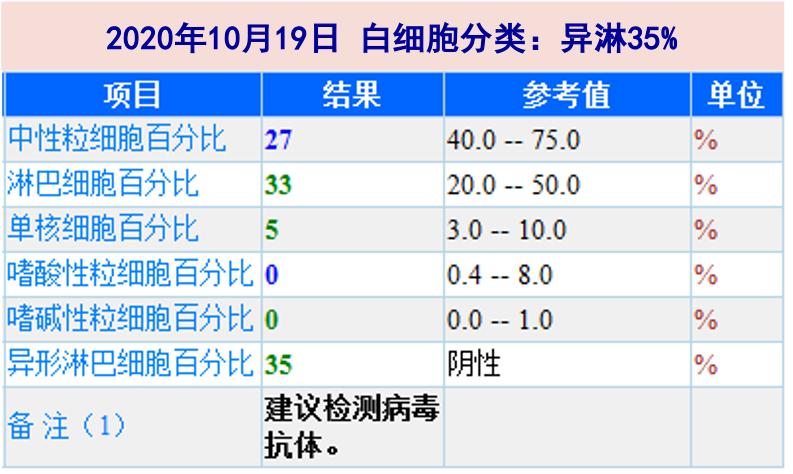
病史特點:患者青少年男性,急性起病,表現為發熱伴咽痛,體檢發現扁桃體II度腫大,有膿點;血常規見白細胞正常范圍,中性粒降低,并見35%異型淋巴細胞,CRP稍增高,肝酶偏高,彩超示淋巴結腫大及脾腫大;常規抗感染治療后體溫無明顯下降。考慮發熱待查,可能原因如下:
急性化膿性扁桃體炎:該患者發熱伴咽痛,扁桃體表面可見膿點,鏈球菌引起急性化膿性扁桃體炎不除外,且不排除原位病灶太大導致常規抗感染效果不佳,但此病通常血白細胞及炎癥標志物明顯升高,很少伴有異型淋巴細胞及脾腫大,因此該診斷不完全成立。
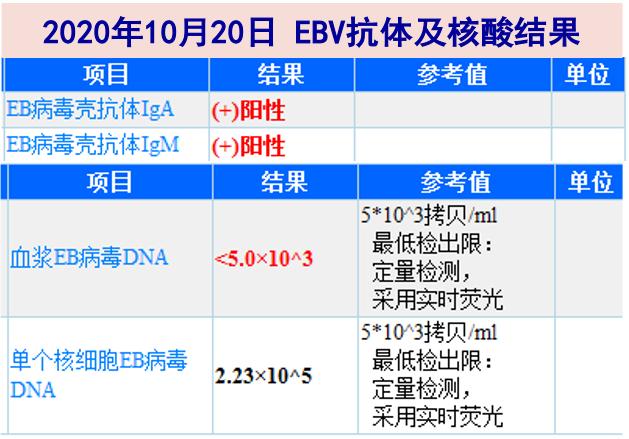
傳染性單核細胞增多癥:該患者為青少年,急性起病,表現為發熱、咽痛、淋巴結及脾腫大,扁桃體可及膿點,實驗室檢查見異型淋巴細胞比例超過20%、肝酶增高,EBV IgM陽性。該疾病表現需考慮傳染性單核細胞增多癥,但不除外其他病毒感染引起的類似綜合癥,需根據EBV核酸及抗體檢測結果進一步明確。
CMV病毒感染:CMV感染可導致類似EBV所致傳染性單核細胞增多癥的表現,但癥狀多數較輕,咽炎不突出。需要進一步完善CMV核酸及抗體檢測以鑒別明確。
淋巴瘤:該患者發熱伴淋巴結脾大,淋巴瘤不除外。需要持續監測體溫、指標變化及治療反應,必要時完善PET/CT及骨穿等明確診斷。
四、進一步檢查、診治過程和治療反應
2020-10-20 EBV-DNA及EBV-IgA/IgM陽性;考慮傳染性單核細胞增多癥,予以伐昔洛韋 0.9g tid po抗病毒治療,輔以保肝、漱口/抗氧化等對癥支持治療,多飲水,避免劇烈活動。
2020-10-23 腹部及全身淋巴結彩超:脾腫大;左腎結石;雙側腹股溝區見數枚低回聲區,右側最大17mm×6mm,左側最大21mm×4mm。
2020-10-26 隨訪血常規:WBC 4.51×109/L,N 25%,L 57%,異型淋巴細胞比例 8%;炎癥標志物:CRP 6.8mg/L,ESR 12mm/H,PCT 0.06ng/ml;ALT/AST 84/57U/L;較入院時明顯好轉。體溫平,咽痛較前好轉,無不適,予以出院。囑出院后繼續口服抗病毒治療2周左右。

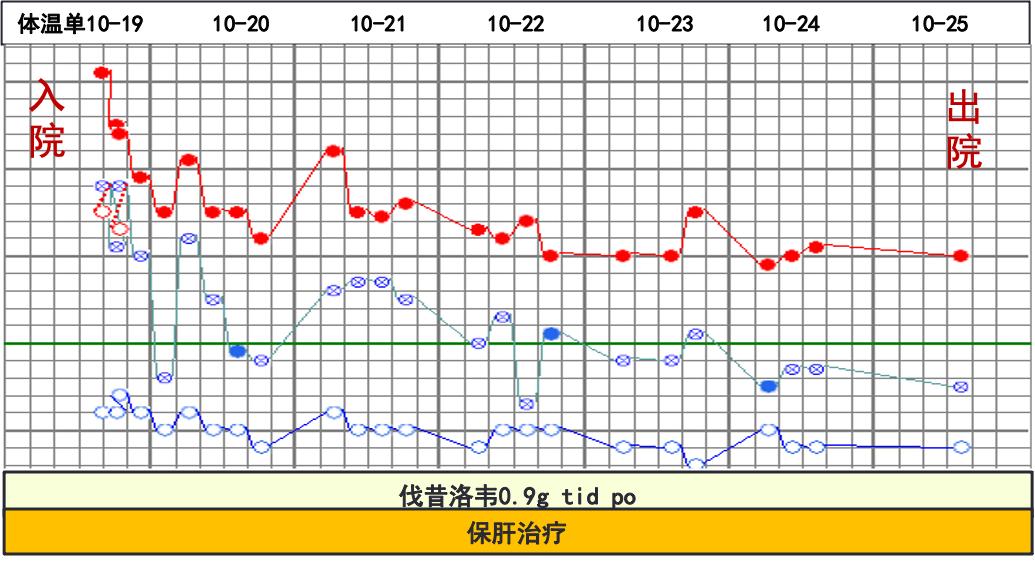
2020-11-16 外院復查WBC:3.91x109/L,N 43%,L 46.5%,未見異型淋巴細胞,CRP 1.11mg/L,ALT/AST 21/26U/L,未復查EBV-DNA及抗體。全身彩超,頸部及腹股溝正常淋巴結,最大12mmx4mm,肝脾無腫大。11-16復查后停藥,目前生活學習如常。

最后診斷:
傳染性單核細胞增多癥
診斷依據:
患者青少年男性,急性起病,發熱伴咽痛;體檢發現扁桃體II度腫大,有膿點,抗菌治療無效。外周血異形淋巴細胞比例35%,肝酶異常,彩超示全身多發(雙側腹股溝區)淋巴結及脾腫大,外周血EBV抗體及核酸均陽性;予以伐昔洛韋及支持治療后,發熱好轉,扁桃體較前好轉,異型淋巴細胞、肝酶降至正常,脾腫大恢復,故診斷明確。
六、經驗與體會
本例非常典型的傳染性單核細胞增多癥(infectious mononucleosis,IM)在成人發熱待查診治中經常被漏診。此例發熱合并扁桃體腫大伴化膿,在外院被診斷為細菌性扁桃體炎,予以抗菌藥物使用,并擬開刀治療。所謂化膿性扁桃體炎的患者中有部分為IM,需要臨床醫生注意鑒別,特別是有些醫院無法常規檢測異型淋巴細胞比例及EBV病毒,給診斷帶來難度,需要根據抗O、血白細胞計數、抗感染治療后反應等綜合判斷,謹慎的診斷能夠有效避免抗菌藥物的亂用及濫用,甚至避免不必要的手術。
IM發病高峰年齡在15-24歲之間,典型特征包括發熱、咽炎、乏力及淋巴結腫大。其它發現包括脾腫大、鄂部瘀斑。常見的實驗室檢查包括絕對或相對淋巴細胞增多,異型淋巴細胞比例升高以及轉氨酶水平升高。治療主要以支持治療為主,推薦使用乙酰氨基酚或非甾體抗炎藥緩解癥狀,同時補液及營養支持,充分休息。核苷酸類似物作為急性EBV感染的特異性治療,能短期抑制口腔排出病毒,但尚無顯著臨床獲益。絕大多數患者能順利恢復,并產生持久免疫力。該患者臨床特征符合典型的IM,在支持治療的同時,予以伐昔洛韋縮短口腔排毒,具有感控意義。
該患者起病時有脾腫大,脾腫大見于50-60%的IM患者,需囑其避免劇烈運動,防止外傷或撞擊引起脾破裂。自發或外傷性脾破裂是一種罕見但可能危及生命的并發癥,發生率0.1-0.2%,臨床醫生需牢記,脾破裂最有可能發生在癥狀出現后2-21天,首選為支持治療,部分患者需要切蜱。通常脾臟在第3周開始回縮,4周后脾破裂發生較為罕見,可恢復運動。
該患者病程中出現扁桃體II度腫大伴膿點形成,需密切監測扁桃體變化情況,及時處理。扁桃體周圍膿腫或繼發于軟腭及扁桃體水腫的氣道阻塞是IM的罕見并發癥。對于即將發生氣道梗阻的患者,需要給予糖皮質激素治療并且請耳鼻喉科會診,臨床癥狀緩解后激素及時減量。
該患者細胞免疫檢查示CD4/CD8比例明顯降低,符合此疾病的宿主免疫特點。癥狀發作后1-3周內,外周血中出現的異型淋巴細胞,主要是活化的(HLA-DR+) CD8+T細胞,疾病的嚴重程度與CD8+淋巴細胞增多量及血液中EBV載量有關。但是盡管有這些控制初始感染的免疫應答,EBV仍有部分成為終身感染,形成潛伏期伴口腔排出EBV且周期性再激活,另外,細胞免疫應答不足可能導致EBV感染控制不佳或產生EBV誘導的惡性腫瘤。
參考文獻:
[1] Bartlett A, Williams R, Hilton M, et al. Splenic rupture in infectious mononucleosis: A systematic review of published case reports. Injury 2016; 47:531.
[2] American Academy of Pediatrics. Epstein-Barr Virus Infections. In: Red Book, 31, Kimberlin DW, Brady MT, Jackson MA, Long SS (Eds), 2018. p.334..
[3] Henry H Balfour Jr 1 , Oludare A Odumade, David O Schmeling et al. Behavioral, virologic, and immunologic factors associated with acquisition and severity of primary Epstein-Barr virus infection in university students. J Infect Dis. 2013 Jan 1;207(1):80-8.
上海中山醫院感染病科
圖文:小小
本文為澎湃號作者或機構在澎湃新聞上傳并發布,僅代表該作者或機構觀點,不代表澎湃新聞的觀點或立場,澎湃新聞僅提供信息發布平臺。申請澎湃號請用電腦訪問http://renzheng.thepaper.cn。





- 報料熱線: 021-962866
- 報料郵箱: news@thepaper.cn
互聯網新聞信息服務許可證:31120170006
增值電信業務經營許可證:滬B2-2017116
? 2014-2025 上海東方報業有限公司




